アーカイブ: 11月 2018
歯科治療になぜ顕微鏡を使うのでしょう?
最近は歯科医院のHPで”「顕微鏡」「マイクロスコープ」による治療”という言葉を目にすることが多くなってきたかと思います。
ここ数年で歯科治療に顕微鏡(マイクロスコープ)はなぜ急激に使われるようになったのでしょうか?
また,どのようなメリットがあるのでしょうか?
今回は顕微鏡(マイクロスコープ)を使用した歯科治療の実際についてお話しさせていただきます。
マイクロサージェリー(マイクロスコープを用いた手術)の歴史は、世界初 の手術用顕微鏡が発売された1953 年まで遡ります。
ここから各科で導入が進み、歯科での本格的な導入は 1980 年代、そして2004年には日本顕微鏡歯科学会が発足し、マイクロスコープの普及活動を行なっています。
現在、マイクロスコープの普及率はまだ数%に過ぎませんが、今後の歯科治療においては欠かすことができない重要なツールです。
そもそも、歯科治療は非常に細かな作業です。
私たちの肉眼で認識できる大きさの限界は0.1㎜(100μm)と言われています。
これはちょうど細い髪の毛の太さくらいですが、歯科治療ではそれ以上のマイクロな世界が対象になります。
さらに口腔内は閉鎖的な空間であるため、光が届きにくい上、術者の手指の動きにも制限があります。
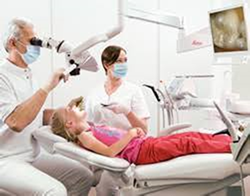
そこで、約10〜25倍の拡大機能と強力な照明機能を特徴とするマイクロスコープを使用することによって治療の可視化と精密化を実現しました。
その応用範囲は広く、根管治療、補綴治療、歯周外科治療など多岐にわたります。
以下が大まかな利点になります。
①感染源の見逃しの防止
従来の方法では盲目的に行なっていた為にどうしても汚れの取り残しがありましたが、細かな部分まで感染源の除去ができ、再感染のリスクを軽減します。
②歯の保存の可能性
根管治療において難治性の症例で、従来では抜歯が適応されていた場合でも保存できる可能性が高くなります。
③精密な補綴
補綴治療(虫歯の穴を少し削り、レジンで充填する処置や被せ物を製作する処置など)において歯と充填物との隙間を無くし、二次的に生じる虫歯のリスクを軽減します。
より精度の高い修復物の製作が可能になります。
④最低限の侵襲
歯周外科治療において、歯肉の切開範囲を小さくし、周囲組織の損傷を抑えます。
特に根管治療に関してはそのメリットを遺憾無く発揮します。
今回はマイクロスコープを用いた根管治療についてもう少し詳しくお話ししたいと思います。
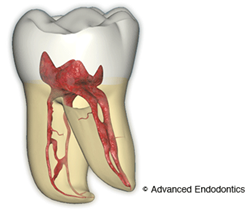
まず、根管治療とはいわゆる神経を抜く治療です。
歯の根っこの内部には根管という狭く細長い神経の部屋があり、マイクロスコープを用いた主な治療対象です。
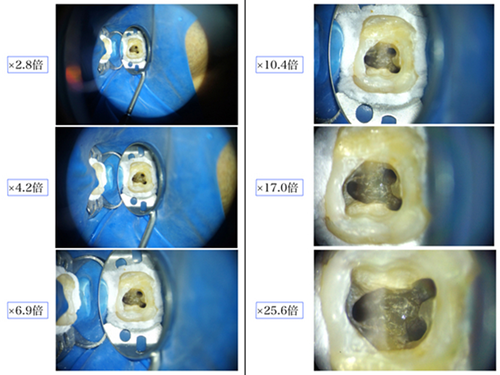
その根管の入り口は細いもので直径が約0.2㎜程でその存在場所には個人差があり、時には石灰化により塞がれてしまっている場合すらあります。
根管の形態は真っ直ぐではなく、一般的に彎曲、狭窄していたり、途中で分岐するなど大変複雑な形をしています。
前述した通り肉眼での限界値が0.1㎜程ですから、いかに視認が困難であるかは想像に難くないと思います。
そのため処置対象の変化に対する認識が不足し、また、技術的な問題や小器具の取り扱いの不備などにより不可抗力的な事故が誘発される場合もあります。
そこでマイクロスコープを用いることにより、次のような処置が拡大視野、強照明下で可能になってきました。
①根管口の探索
色の多少の違いや根管口の連続性を精密に観察できるので明確に視認しながら探索します。
②根管内亀裂や破折の確認
根っこ自体が割れているといくら根管治療をしても功を奏しません。原因不明のまま治療が長期化することを防ぎます。
③石灰化物の除去
石灰化の範囲、健全歯質との境界を明視野におくことにより必要最小限の切削に留めることができます。
④根管内異物の除去
異物としては根管治療終了後に詰めた古い根管充填材や治療時に破折した小器具片などがあり、いずれも感染源となる可能性があるため除去が基本です。これらは根管内の深部での作業になることが多いため顕微鏡の使用が不可欠です。
⑤穿孔部封鎖処置
偶発的に生じた穴の部位を特定して封鎖材を正確に詰めて修復します。
⑥外科的歯内療法
歯の頭からのアプローチではなく歯肉を切開し歯根を露出させ処置領域を直視しながら原因の除去を行います。
一部ではありますが、近年マイクロスコープを使用した根管治療が保険診療の対象となりました。
マイクロスコープの保険適応をきっかけにその有用性が広く認知され、今後幅広く拡大視野下での治療が更に身近なものになっていくことでしょう。
歯科医師 廣田小百合
2018年11月26日 カテゴリ:未分類
最近の高齢者のお口の変化~8020は既に達成?!
30度越えの暑い暑い夏がようやく終わり、台風騒動の後、あっという間に11月になりましたね。
季節は秋です。
目まぐるしい気候の変化についていけず、体調を崩される方も多いのではないでしょうか。
季節の変わり目には自律神経のバランスが変化するために様々な体の不調が出やすく、もちろんお口の中のトラブルも発生しやすくなっています。
普段は何でもなかった歯茎が突然痛み出し腫れてしまったり、物を噛んだ時に痛みを感じたりなどのお口の中の不調は耐え難いものがあります。
こうした不調のサインにいち早く気付き、勇気を持って歯科医院へ行き、原因を知り、早めに治療を受けることは長い人生を健康に生きていくためには非常に重要なことです。
今回は、すでに多くの方がご存知じかと思われますが、8020 「ハチマルニイマル」運動についてお話します。
8020運動は、ざっくばらんに言いますと、“80歳になっても20本以上自分の歯を保ちましょう!”という標語を元にした様々な取り組みのことを言います。
1989年に当時の厚生省が成人歯科保健対策検討会で提唱したのがそもそもの始まりで、その後普及のための様々な取り組みが行われてきました。
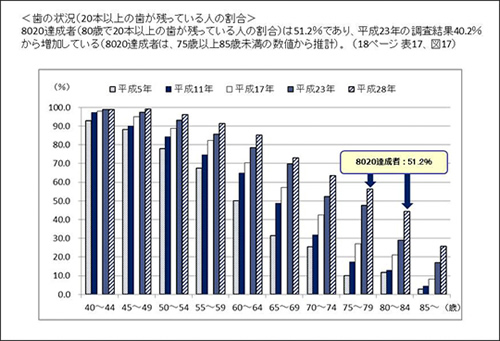
平成29年6月2日に厚生労働省の発表によると、8020達成者(80歳で20本以上の歯が残っている人の割合)は51.2%であり、平成23年の調査結果40.2%から増加していることが明らかになりました。
つまり、80歳で8020を達成された方が2人に1人以上となり、過去最高記録を達成したことになります。
出典: 厚生労働省 平成28年歯科疾患実態調査
この結果は、我々歯科医療従事者のみならずまた日本国民にとっても、とても喜ばしいことであります。
また日本国民の口腔ケアへの意識が高まったことを意味します。
高齢者が生涯、いつまでも「いきいき」と暮らしていくためには、なるべく多くの歯でしっかり噛み、充実した食生活を送ることが重要です。
よく噛むことにより、脳の血流が増え、脳神経細胞のはたらきが活発になり、認知症の予防にもつながり、想像以上に良い影響を及ぼします。
高齢者の口腔内は加齢的変化により様々な問題が発生します。
高齢者のお口の中の変化には以下のような現象が挙げられます。
唾液分泌量の減少による自浄作用の低下および口腔内の乾燥(ドライマウス)。
舌や口腔粘膜の状態の変化による口臭の発生、味覚の変化。
歯と、歯周組織にも変化が起こります。
歯と歯肉の境目がクサビ状に擦り減ったり、歯肉が退縮したことにより露出した根面にむし歯ができやすくなるなど。
またさらに、治療後の詰め物や入れ歯が合わなくなってしまうなどです。
高齢になると、歯や歯肉のトラブルばかりでなく、嚥下機能の低下などの飲み込む機能にも問題が発生します。
食べ物や飲み物が食道ではなく気道に入ってしまい、細菌が肺で繁殖して起こるのが「誤嚥性肺炎」です。口腔内の歯周病原菌が唾液とともに呼吸器に流れ込むことによって引き起こされる肺炎です。
日本人の死因原因の第三位にもなっています。恐ろしいですね。
その他にも、糖尿病、心疾患、アルツハイマー、関節性リウマチなど、歯周病と関連のある全身疾患もいくつかあります。
今後の課題
全ての年齢層に言えることですが、しっかりと口腔ケアをすることにより、口腔内の環境が整い、快適な毎日を送ることができるようになります。
さらに健康体の高齢者が増えることによって、介護予防にも大きく貢献します。
今後の超高齢者社会において、歯科医療がどのようにかかわっていくかは我々歯科医師にとって大きな課題の一つです。
高齢者のお口の中により多くの歯が残される様になったことは素晴らしいことですが、さらなる取り組みが必要となります。
ただ単に歯の数が多ければ良い訳ではありません。いかに良い状態で残されているかが重要になってきます。
その為にも、歯科医院だけでの口腔ケアでは追い付かず、病院や、在宅、または高齢者向け施設での連携したケアシステムの充実が今後の課題になると思われます。
歯科医師 大庭美和子
2018年11月1日 カテゴリ:未分類